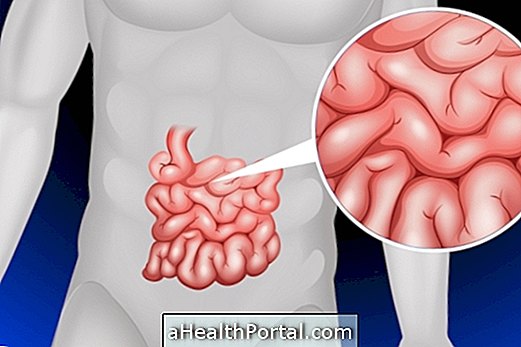
Ректальный пролапс возникает, когда внутренняя часть прямой кишки, которая является конечной областью кишечника, вытесняется через анус, так что она видна вне тела. Это происходит частично, когда обнажается только слой слизистой оболочки кишечника или общий, когда все его слои экстериоризируются.
Это чаще встречается у людей старше 60 лет, основной причиной которых является слабая анальная мышца из-за старения, но она также может возникать из-за интенсивных усилий по эвакуации, запорам или инфицированию червя Trichuris trichiura . Когда это происходит у детей, особенно детей в возрасте до 3 лет, пролапс обычно возникает из-за слабости мышц и связок, поддерживающих кишечник, которые могут быть неправильно прикреплены к брюшной стенке.
Ректальный пролапс имеет лекарство, и его лечение включает регуляризацию функции кишечника и повторное введение прямой кишки в задний проход через хирургию. У детей обычно бывает спонтанное улучшение с ростом, ориентируясь либо через сжатие между ягодицами, либо путем ручного введения врачом-проктологом.

Основные симптомы
Симптомы пролапса прямой кишки включают:
- Экстернализация прямой кишки, в которой темно-красная, влажная, трубчатая ткань может наблюдаться вне ануса;
- Боль в животе;
- Ощущение массы в анусе;
- Жжение, кровотечение, дискомфорт и чувство веса в анусе;
- Сложность дефекации и чувство неполной эвакуации.
Чтобы подтвердить диагноз, колопроктолог выполняет проктологическое обследование, через которое пролапс наблюдается через анальное отверстие. В некоторых случаях могут быть запрошены экзамены, такие как колоноскопия, сигмоидоскопия или контрастные рентгеновские лучи, для облегчения подтверждения и наблюдения степени проблемы.
Следует помнить, что пролапс прямой кишки не следует путать с геморроем. В случае выпадения прямой кишки конечная часть кишечника видна вне тела анусом, тогда как геморрой - это когда жилы кишечника расширяются и выходят наружу. Узнайте больше о том, как узнать, есть ли геморрой и что делать.

Каковы причины
Ректальный пролапс обычно возникает в экстремальных условиях жизни, у пожилых или детей, и основными причинами являются:
- запор;
- Интенсивные усилия по эвакуации;
- Ослабление мышц ануса;
- Кишечная инфекция у червя Trichuris trichiura. Поймите, что такое трихируз и как его лечить.
- Кишечные мальформации;
- Чрезмерная потеря веса.
Кроме того, пролапс может возникать всякий раз, когда происходит изменение анатомии региона, хирургическое вмешательство, роды, некоторые травмы или заболевания, такие как увеличенная форма предстательной железы или кишечника. Узнайте больше о причинах выпадения прямой кишки.
Как делается лечение?
Лечение пролапса прямой кишки включает сжатие ягодиц, чтобы попытаться повторно ввести прямую кишку в задний проход или, при необходимости, ручное повторное введение прямой кишки проктологом.
В случаях, когда выпадение прямой кишки вызвано запорами, лечение также включает в себя слабительные препараты, снижение усилий по эвакуации, увеличение потребления продуктов с высоким содержанием клетчатки и потребление около 2 литров воды в день.
Ректальная пролапсовая хирургия также является опцией, но она указана только в последнем случае, и в случае частого пролапса прямой кишки в хирургии часть прямой кишки может быть удалена или закреплена на крестце или удалена часть прямой кишки, так что больше нет пролапса. Узнайте больше о том, что делать в случае пролапса прямой кишки.
Пролечение ребенка сетчатки
Ректальный пролапс у детей часто встречается у детей в возрасте до 3 лет, из-за того, что мышцы и связки, которые поддерживают прямую кишку, формируются и еще не крепко привязаны к брюшной стенке, а когда у ребенка частая диарея, Стена прямой кишки выпадения и экстернализации.
В этом случае лечение пролапса прямой кишки у детей состоит только в том, чтобы повторно вводить прямую кишку, потому что при росте ребенка прямая кишка будет правильно уместиться на стене. Кроме того, это может быть связано с инфекциями, дефицитом в поглощении питательных веществ и постоянным запором. Узнайте больше об этом пролапсе в: Ректальный пролапс ребенка.